|
L&M-6-2012
>
Körpereigene Peptide sagen dem Lungenödem den Kampf an
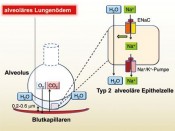
Körpereigene Peptide sagen dem Lungenödem den Kampf anAuf in die SchlachtDamit unser Körper die für ihn lebensnotwendigen Stoffwechslungsprozesse durchführen kann, muss anhand der Atmung genügend Sauerstoff in die Zellen gelangen. Sauerstoff gelangt über die oberen und unteren Atemwege letztendlich in die Lungenbläschen (Alveolen), wo der Gasaustausch (Abgabe von Sauerstoff und Aufnahme von Kohlendioxid) mit dem Blut stattfindet. Die Lunge eines erwachsenen Menschen enthält ca. 300 Millionen Alveolen, was eine beeindruckende Gasaustauschoberfläche von bis zu 140 m² liefert. Die Alveolen sind nur durch einen sehr engen Raum (0,2 – 0.6 m) von den Blutkapillaren getrennt. Der Gasaustausch zwischen den Alveolen und den Kapillaren kann nur dann effizient stattfinden, wenn keine Flüssigkeit in den Alveolen vorliegt. Dies wird von spezialisierten Ionenkanälen und -pumpen in den Typ 2 alveolären Epithelzellen reguliert, die 5 % der gesamten alveolären Epithelzellpopulation ausmachen. Der epitheliale Natriumkanal (ENaC, apikale Zellseite) fördert die Natriumzufuhr in die Zelle, während die Natrium-Kalium-Pumpe (basolaterale Seite) das Natrium wieder in den interstitiellen Raum und schließlich in die Lymph- und Blutgefäße transportiert (Abb. 1). Die Richtung des Natriumtransports steuert den Flüssigkeitsstrom in die Alveolen. Eine Ansammlung von Flüssigkeit in den Lungenbläschen, die nicht effizient von den Typ 2 alveolären Epithelzellen entfernt werden kann, führt zu einem alveolären Lungenödem. In diesem Fall ist der Gasaustausch gefährdet und der Patient leidet unter starker Atemnot. Deshalb erfordert ein Lungenödem sofortige ärztliche Behandlung. Das Lungenödem: eine lebensbedrohliche Situation Wenn keine Behandlung des Lungenödems erfolgt oder wenn der Patient nicht auf die Behandlung anspricht, kann dies zum Erstickungstod führen. Der Arzt kann ein Lungenödem feststellen – entweder durch das Abhören der Lunge mit einem Stethoskop (typische Atemgeräusche, so genannte feuchte Rasselgeräusche) oder im Lungenröntgen, auf dem Zeichen der Flüssigkeitsansammlung deutlich zu erkennen sind (die so genannte weiße Lunge). Die diffuse Transparenzminderung der Lunge ist in den meisten Fällen durch eine diffuse intrapulmonale Wasseransammlung bedingt. In einer gesunden Lunge verlässt die Flüssigkeit kontinuierlich den intravaskulären Raum in den interstitiellen Raum. Das Ausmaß hängt von der Nettodifferenz zwischen hydrostatischem und onkotischem Druck in den Blutkapillaren, dem zuvor erklärten vektoriellen Flüssigkeitstransport durch die Natriumkanäle, und dem konsekutiven Nachfolgen von Wasser, sowie von der Permeabilität der Kapillaren ab. Die Blutgaswerte geben letztendlich Aufschluss über das Ausmaß des Sauerstoffmangels. Keine Standardbehandlung für Permeabilitätsödem Wenn aufgrund einer Linksherzinsuffizienz die linke Herzkammer es nicht mehr schafft, das von der Lunge kommende sauerstoffreiche Blut vollständig in die Aorta zu pumpen, führt dies häufig zum kardiogenen Ödem. Dadurch kann sich das Blut in die Lunge zurückstauen und es entsteht ein hoher Druck in den Blutgefäßen der Lunge, wodurch Blutplasma durch die Gefäßwände in das Lungengewebe gepresst wird. Neben dem kardiogenen Ödem gibt es auch eine andere Form: das so genannte Permeabilitätsödem, verursacht durch eine Zerstörung der alveolären Kapillarschranken und /oder durch eine Funktionsstörung des Natriumkanals und der Natrium-Kalium-Pumpe. Es gibt zwei Schranken zwischen den Blutgefäßen der Lunge und der Alveole: die endothelial-interstitielle Schranke, die beim interstitiellen Permeabilitätsödem undicht ist, sowie die interstitiell- alveoläre Schranke, die beim alveolären Permeabilitätsödem (zusätzlich) zerstört ist. Ein alveoläres Ödem entsteht erst dann, wenn auch das Alveolarepithel durchlässig wird und /oder die Flüssigkeitsresorption aus dem Atemwegstrakt gestört ist. Das Permeabilitätsödem, für das zurzeit keine Standardbehandlung vorhanden ist, kann z. B. bei akutem Atemnotsyndrom des Erwachsenen (ARDS) in Folge einer Lungentransplantation (Ischämie-Reperfusionsschaden) sowie im Verlauf einer schweren Lungenentzündung auftreten. Es wurde nachgewiesen, dass eine Funktionsstörung der für die Ödemauflösung zuständigen Mechanismen direkt im Verhältnis zu einer stark reduzierten Überlebensrate für ARDS-Patienten steht. [1] Auf der Suche nach neuen Wirkstoffen zur Behandlung von alveolärem Ödem
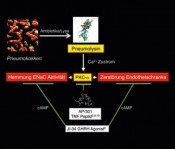
Kann man die Flüssigkeitsresorption aus den Alveolen stimulieren, so ist damit auch eine Erhöhung des Lungen-Lymphflusses assoziiert. Bei den meisten erwachsenen Säugetieren führt die Stimulation des des beta 2 adrenergen Rezeptors über zyklisches Adenosin-Mono-Phosphat (cAMP) als „second messenger“ anhand eines vermehrten transepithelialen Natriumtransports zu einer erhöhten alveolären Flüssigkeitsresorption. [2] Leider konnte bisher in klinischen Studien keine überzeugende Wirkung von beta 2 adrenergen Agonisten bei Patienten mit Permeabilitätsödem gezeigtwerden. Deshalb ist es klinisch sehr wichtig, alternative Substanzen zu identifizieren, die im Stande sind, die Ödemresorption unter diesen Bedingungen zu steigern. Die zweite Todeswelle bei schwerer Pneumonie: ein unerwartetes Problem Lungenentzündung ist weltweit die Haupttodesursache von Kindern im Alter von bis zu fünf Jahren und stellt zudem ein tödliches Risiko für die ältere Population dar. Die Pneumonie kann sowohl von Bakterien als auch von Viren ausgelöst werden. Dennoch sind grampositive Pneumokokken für fast 50 % aller Fälle verantwortlich. Obwohl bei der Impstoffentwicklung rasche Fortschritte erzielt werden, stellen Antibiotika immer noch die Standardbehandlung einer schweren Pneumonie dar. Diese Antibiotika haben als erwünschten Effekt natürlich die Abtötung der Bakterien in der Lunge zur Folge, aber sobald die Pneumokokken lysieren, werden Toxine freigesetzt, die im Stande sind, schwere Lungenschäden und Lungenödeme auszulösen. So kommt es, dass Patienten, bei denen nach intensiver Antibiotikabehandlung keine Bakterien mehr in den Lungen nachgewiesen werden können, in den darauf folgenden Tagen dennoch sterben können. Der wichtigste Virulenzfaktor der Pneumokokken ist das porenbildende Toxin Pneumolysin, das Effekte auf alle Zellen hat, die Cholesterol in der Zellmembrane enthalten. Wichtige Arbeiten von anderen Forschungsgruppen in Deutschland und Australien haben gezeigt, dass Pneumolysin notwendig ist, damit Pneumokokken Lungenversagen auslösen können. Auch wurde nachgewiesen, dass mutierte Bakterien, die kein Pneumolysin mehr enthalten, eine stark verringerte Kapazität aufweisen, Lungenversagen in Mäusen auszulösen. [3] [4] Pneumolysin: in der Lunge nicht erwünscht
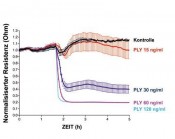
In intensiver Zusammenarbeit mit der Forschungsgruppe von Prof. Dr. Chakraborty, Direktor des Instituts für humane Mikrobiologie und Dekan der Medizinischen Fakultät an der Justus-Liebig Universität Gießen, untersuchen wir zurzeit die Mechanismen, mit denen Pneumolysin Lungenversagen auslöst. Die durch Pneumolysin hervorgerufene Verringerung der Resistenz in Monoschichten von humanen mikrovaskulären Endothelzellen kann mithilfe der so genannten ECIS-Technik (Electrical Cell-substrate Impedance Sensing, Applied Biophysics, Troy, USA) quantitativ und mit einer zeitlichen Auflösung im Sekundenbereich erfasst und analysiert werden (Abb. 2). Das Prinzip der ECIS-Messung wurde 1984 von dem Chemie –Nobelpreisträger Prof. Dr. Giaever und seinem Kollegen Prof. Dr. Keese zum ersten Mal beschrieben. Hirnhormone als Wächter der alveolären Kapillarschranken? Prof. Dr. med. Andrew V. Schally erhielt 1977 den Medizin-Nobelpreis für seine Entdeckung der Hypothalamushormone. [7] Infolgedessenhat seine Forschungsgruppe an der Miller School of Medicine, Universityof Miami, USA verschiedene Agonisten dieser Hormone mit verbesserter Halbwertszeit und erhöhter Affinitat für die Rezeptoren synthetisiert. In Zusammenarbeit mit Prof. Schally hat unser Labor untersucht, ob JI-34, ein Agonist von Growth Hormone Releasing Hormone (GHRH), dessen Hauptfunktion die Stimulierung der Produktion des Wachstumshormons (Growth Hormone) in der Hirnanhangsdrüse ist, in der Lage ist, das von Pneumolysin induzierte Permeabilitatsödem in Mäusen signifikant zu reduzieren. Die Idee dazu resultierte aus der Beobachtung, dass Lungenendothel und Epithelzellen GHRH-Rezeptoren exprimieren und dass der Agonist im Stande war, die Unversehrtheit endothelialer Monoschichten in Anwesenheit von Pneumolysin deutlich zu verbessern. Außerdem wurde anhand von Patch Clampelektrophysiologischen Messungen gezeigt, dass JI-34 die Aufnahme von Natrium in H441 Epithelzellen, welcher von Pneumolysin zerstört war, wiederherstellen kann. [6] Nach der Pneumolysin-Behandlung der Mäuse konnte JI-34 das daraus resultierende Alveolär- und Kapillarleck auf signifikante Weise reduzieren und die Ödemresorptionskapazität wieder herstellen (Abb. 3). Alle diese Aktivitäten vom GHRH-Agonisten benötigen die Induktion von cAMP. [6] Die lektinartige Domäne des Tumor-Nekrose-Faktors: ein unerwarteter therapeutischer Kandidat für die Behandlung von Permeabilitätsödemen
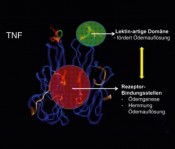
Das pro-entzündliche Zytokin TNF, dessen Produktion durch bakterielle oder virale Infektion gesteigert wird, ist ein aktiver Mediator der Pathologie in Entzündungskrankheiten wie z. B. in rheumatoider Arthritis, Morbus Crohn und Psoriasis. Aus diesem Grund werden zurzeit anti-TNFAntikorper oder lösliche TNF-Rezeptoren mit großem Erfolg klinisch eingesetzt. Auf der einen Seite kann während eines akuten Lungenschadens bioaktives TNF über TNF-Rezeptor vermittelte Signalwege zur Genese des Permeabilitätsödems beitragen und zusätzlich die Ödemresorption hemmen. Auf der anderen Seite wurde in einem Rattenmodell einer bakteriellen Pneumonie eine TNF-abhängige Erhöhung der alveolären Flüssigkeitsresorption beobachtet. Diese Aktivität wird einer erhöhten Aufnahme von Natriumionen durch alveoläre Typ 2 Zellen zugeschrieben. [8] Die widersprüchlichen Ergebnisse der TNF-Forschung weisen darauf hin, dass TNF ein „Moonlighting“-Molekül darstellt, d. h. ein Protein, das wir – wie die Mondoberfläche – oft nur mit einem Aspekt wahrnehmen, das aber dennoch verschiedene, wenig bekannte funktionelle Bereiche hat. So sind mindestens zwei räumlich getrennte funktionelle Domänen mit unterschiedlicher Wirkung bezüglich der Ödemgenese bzw. -resorption vorhanden: einerseits die Rezeptorbindungsstellen und andererseits die lektinartige Domäne in der Spitzenregion des Moleküls (Abb. 4), welcher eine hohe Affinität für spezifische Zuckergruppen wie z. B. N,N‘-diacetylchitobiose hat. [9] Fazit Zusammenfassend kann man feststellen, dass, obwohl noch ein langer Weg zu gehen ist, diese Forschung zeigt, dass es möglich ist, therapeutisch attraktive Peptidezur Behandlung von Lungenödemen, die von körpereigenen Proteinen wie Zytokinen und Hormonen abgeleitet sind, zu identifizieren und herzustellen.
Literatur Foto: © Prof. Dr. Rudolf Lucas |
L&M 6 / 2012
Das komplette Heft zum kostenlosen Download finden Sie hier: zum Download Der Autor:NewsSchnell und einfach die passende Trennsäule findenMit dem HPLC-Säulenkonfigurator unter www.analytics-shop.com können Sie stets die passende Säule für jedes Trennproblem finden. Dank innovativer Filtermöglichkeiten können Sie in Sekundenschnelle nach gewünschtem Durchmesser, Länge, Porengröße, Säulenbezeichnung u.v.m. selektieren. So erhalten Sie aus über 70.000 verschiedenen HPLC-Säulen das passende Ergebnis für Ihre Anwendung und können zwischen allen gängigen Herstellern wie Agilent, Waters, ThermoScientific, Merck, Sigma-Aldrich, Chiral, Macherey-Nagel u.v.a. wählen. Ergänzend stehen Ihnen die HPLC-Experten von Altmann Analytik beratend zur Seite – testen Sie jetzt den kostenlosen HPLC-Säulenkonfigurator!© Text und Bild: Altmann Analytik ZEISS stellt neue Stereomikroskope vorAufnahme, Dokumentation und Teilen von Ergebnissen mit ZEISS Stemi 305 und ZEISS Stemi 508ZEISS stellt zwei neue kompakte Greenough-Stereomikroskope für Ausbildung, Laborroutine und industrielle Inspektion vor: ZEISS Stemi 305 und ZEISS Stemi 508. Anwender sehen ihre Proben farbig, dreidimensional, kontrastreich sowie frei von Verzerrungen oder Farbsäumen. © Text und Bild: Carl Zeiss Microscopy GmbH |